今年の4月、鳥取大学医学部附属病院で初の脳死下ドナーに対する臓器提供が行われ、提供された心臓は大阪大学医学部附属病院で40代女性に移植されました。鳥取県内での脳死下臓器提供は3例目となり、地元では大きく報道され院内でもそれに関わった部署の方々が表彰されました。このような地方大学の病院においても脳死の判定から摘出、搬送に至るまで殆ど問題なくスムーズな流れで行われました。今後院内体制が拡充されることが期待されます。

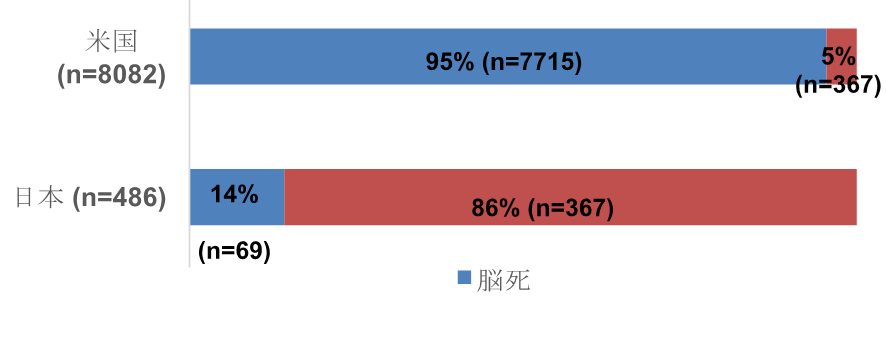
1997年に本邦において「臓器移植法」が、2010年に「改正臓器移植法」が施行され、脳死を人の死とすることが法律で定められました。しかしながら欧米のように脳死移植があまねく広がることはなく、肝移植領域では日本においては肝臓の1部を切除する生体部分移植が主流となっています。
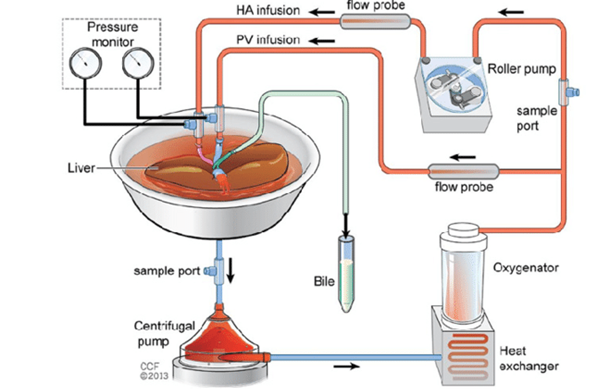
通常、摘出した臓器は血液を洗い流し特殊な潅流液を注入して氷に浸して冷却し保存します。この処置は迅速に行う必要があり、特に肝臓や小腸などは虚血に弱いため、心停止後の保存では臓器の障害が高度となり使用できないこととなります。これに対し、脳死ドナーが極めて不足する昨今では、このようなマージナル(限界)ドナーを積極的に使用しようという試みがなされています。つまり従来の単純虚血冷却法ではなく、常温にて機械にて還流を行いグラフトの改善を待つというもので、例えば取り出した肝臓の肝動脈と門脈にチューブを入れてここから常温の血液をECMOなどにより数時間から数日還流させるものです。電解質や酸塩基平衡、糖分やアミノ酸、脂質なども添加しATPなどのエネルギー代謝面からみても有利となり、胆管から胆汁排出をモニタリングします。今後心停止臓器や脂肪肝、損傷肺などの病的なグラフトをも使用できるというメリットが考えられドナー不足に対する今後の福音となることが期待できます。
(2023.8)